炎症性腸疾患
当院は難病指定病院です。炎症性腸疾患専門医による治療を行い、医療受給者証の交付及び、継続手続きを行います。
炎症性腸疾患の患者さん数は年々増加傾向です。大腸内視鏡検査や、便潜血検査の普及に伴い、軽症で診断される患者さんが増えてきています。
炎症性腸疾患(Inflammatory Bowel Disease 以下IBD)は主に、潰瘍性大腸炎(Ulcerative Colitis)とクローン病(Crohn’s Disease)の2つの疾患を指すことが多いです。
潰瘍性大腸炎およびクローン病に代表される炎症性腸疾患(IBD)は原因不明であり、いまだこれを完治させる治療法はないのが現状です。風邪のように、放っておいて治るものではなく、そして「寛解」と「再燃」を繰り返すことで進行してゆくこともある疾患です。
しかし、病因・病態の解明に伴う治療法の進歩はめざましく、現在はたくさんの治療選択肢が増えています。
IBDの歴史
IBDの歴史は、19世紀後半から20世紀初頭にかけての記述にさかのぼります。クローン病と潰瘍性大腸炎という2つの主要な疾患が認識され、それぞれ研究が進められてきました。内視鏡検査も確立していなかったその時代の治療は、腹痛に対して痛み止め、貧血に対して鉄剤の内服、そして医師と患者さんの忍耐力と記載されています。それ程に何が起こっているか分からず、皆が困っていた病気であったことを痛感します。

1940年頃に欧米で関節リウマチの治療薬として開発されたサラゾピリンに含まれる有効成分として、5ASA製剤が炎症性腸疾患に効果があることが発見されました。
また、2002年、日本で初めての生物学的製剤治療薬として、レミケードがクローン病の治療薬として承認されました。生物学的製剤の導入により、炎症性腸疾患の患者さんの治療成績は格段に上がり、手術も回避することができるようになりました。
症状だけでなく、患者さんそれぞれのライフスタイルに沿った治療選択が必要です
この10年、IBD領域の薬物治療の進歩は目覚ましく、たくさんの選択肢から治療を選べるようになってきました。たとえばIBD治療の根幹となる5-ASA製剤は、その有効性を高め、より患者さんの大腸に届くよう工夫がされ、副作用を軽減するために、様々な改良が加えられた結果、現在4種類の選択肢があります。また、生物学的製剤も投与経路(内服なのか、皮下注射なのか、点滴なのか?)、投与間隔も様々で、症状だけでなく、より患者さんのライフスタイルに沿った治療提案ができるようになってきております。
そして最近は、5ASA治療と生物学的製剤の狭間の治療選択肢としてステロイド以外の様々な薬剤も登場しています。
その結果、長期的な寛解が得られ、手術を選択することが減ってきているのも事実です。
しかし、選択肢が増えた一方で、どの治療がそれぞれの患者さんに適しているのか?医療側もその選択に悩むことも増えています。またクリニックでできる治療には限界があり、症状や治療内容によっては大学病院や市中病院と連携し治療を継続することも多々あります。
私共は、地域のクリニックとしての立ち位置を理解し、大きな病院と連携し患者さんを支える一助となりたいと願っております。
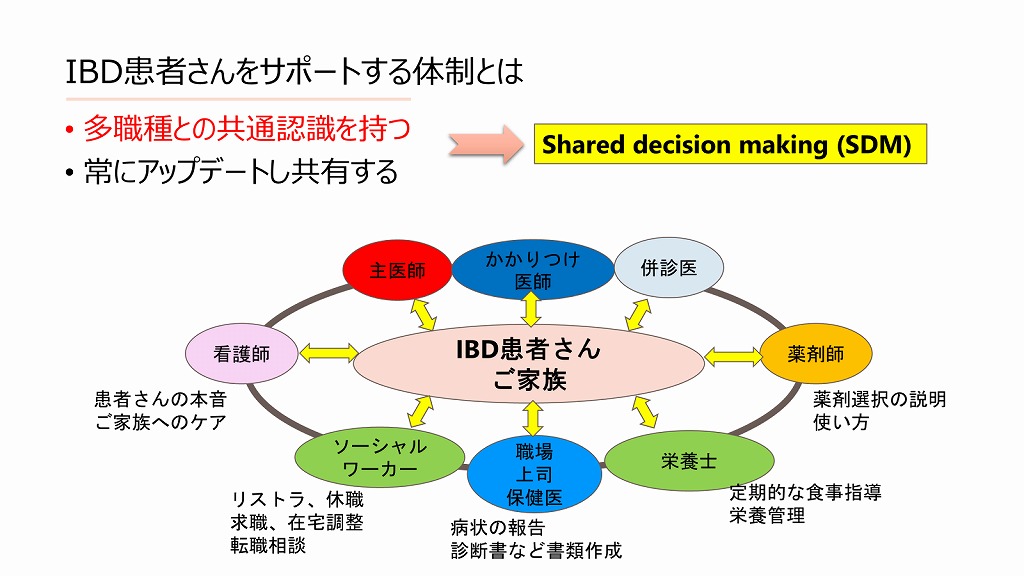
プライマリー医療としてのIBD管理の重要性
~Shared Decision Making(SDMの重要性)~
この疾患は、患者さんが「普通に生活できる」ことを寛解ととらえても、治療を中断してしまうと再燃してしまうことが少なからずあります。IBD診療において、治療による粘膜治癒が長期寛解につながることはよく知られていることですが、医学的に見て根拠のある治療でも、患者さんが納得して継続できるかはまた別の問題です。
医師の見解と患者さんの納得が平行線でないことは永遠の課題なのです。
それはIBDに限ったことではなく、どの疾患であっても、言えることです。専門性が違うから、そもそもお互い違う人間ですから、100%分かり合うという事は難しいことが前提です。
そこで昨今、Shared Decision Making(以下SDM)が重要視されております。
文字通り、互いの意見を交わしあって治療選択につなげていくストラテジーを呼びます。
例えば、私共は難治性炎症性腸管障害に関する調査研究班の先生方が定期的に更新し作成される「瘍性大腸炎・クローン病診断基準・治療指針潰瘍性大腸炎・クローン病診断基準・治療指針」に則り治療選択を行います。症状により重症度の評価を行い、それぞれの状況で勧められている治療を選択します。ですが、その選択が必ずしも患者さんそれぞれに納得のいくものでない場合もあります。

患者さんは病気だけが大変なのではなく、プライベート、家族、お仕事等など、気を配らねばならないことがそれぞれあります。できれば医師だけでなく、看護師さんや薬剤師さんのほか、日々の食事についての栄養士さんによる栄養指導、仕事の継続や転職などで悩みがある方にはソーシャルワーカーさんの介入など、多職種の専門分野とともに患者さんを見てゆくことが理想です。
渋谷三丁目のこのクリニックで、炎症性腸疾患の患者さん方と地域をつなぐ場を広げて行きたいと思います。
潰瘍性大腸炎について
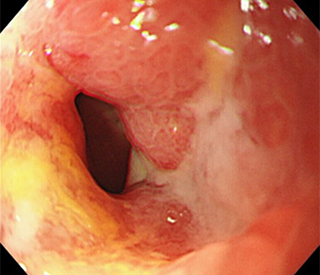
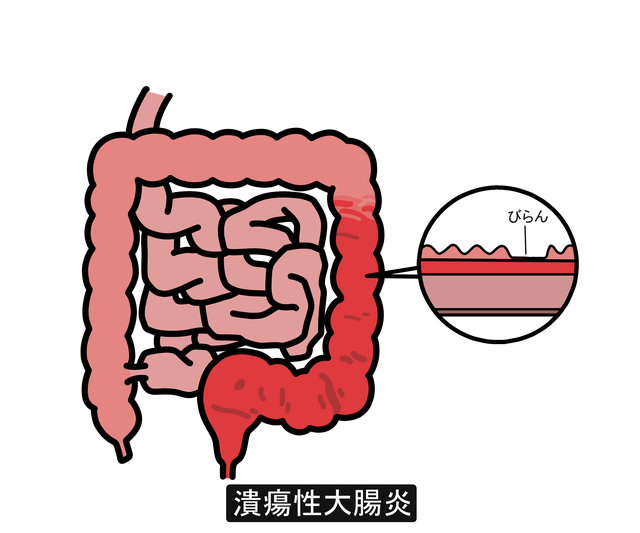 潰瘍性大腸炎は、大腸の粘膜に長期にわたる炎症が起こり、びらんや潰瘍が形成されます。年々患者さん数は増加傾向にあり、2020年度の厚生労働省からの報告では約22万人とされています。
潰瘍性大腸炎は、大腸の粘膜に長期にわたる炎症が起こり、びらんや潰瘍が形成されます。年々患者さん数は増加傾向にあり、2020年度の厚生労働省からの報告では約22万人とされています。
この病気は症状が現れる「活動期」と症状が軽減または消失する「寛解期」を繰り返す特徴があります。炎症の範囲によって、大きく以下のタイプに分類され、それぞれ症状も異なります。
- 直腸炎型
- 左側大腸炎型
- 全大腸炎型
- 右側または区域性大腸炎型
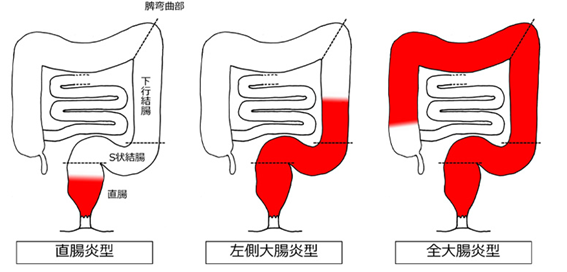 「大腸肛門病学会ホームページ 炎症性腸疾患(潰瘍性大腸炎,クローン病)」より抜粋
「大腸肛門病学会ホームページ 炎症性腸疾患(潰瘍性大腸炎,クローン病)」より抜粋
主な症状としては、下痢や血便が挙げられますが、症状が悪化すると栄養失調や貧血を引き起こすこともあります。発症は特に男性で20~24歳、女性で25~29歳にピークがあり、20~30代で多くみられますが、子どもや高齢者も発症する可能性があります。原因は未解明であるため根治療法はなく、厚生労働省からは難病(特定疾患)に指定されていますが、炎症を抑えて病状を管理する治療は可能です。
潰瘍性大腸炎の原因
明確な原因はまだ判明していませんが、複数の要因が関与し、免疫反応が異常に起こることが発症に繋がると考えられています。家族内で炎症性腸疾患を患う例があることから、遺伝的な素因も影響しているとされ、多くの免疫に関連する遺伝子が発症に寄与していることが分かっています。
さらに、食生活や生活環境の変化も発症リスクを高めている可能性が示唆されており、日本でも衛生環境の改善や西洋型の食生活の普及に伴い患者数が増えています。
またストレスも要因となり、例えば学生さんの受験期、大学生の就活期、引っ越し等の環境変化のほか、結婚や妊娠など喜ばしい変化もストレスとなり、発症の引き金となることもあります。
症状の特徴
 この病気は下痢とともに血液や粘液を含んだ粘血便がよくみられます。腹痛や排便後に残便感が残ること、トイレの回数が増えるのも一般的な症状です。炎症の広がりにより軟便や頻回排便が顕著になることもあります。
この病気は下痢とともに血液や粘液を含んだ粘血便がよくみられます。腹痛や排便後に残便感が残ること、トイレの回数が増えるのも一般的な症状です。炎症の広がりにより軟便や頻回排便が顕著になることもあります。
下痢腹痛の症状が出る代表的な病気に過敏性腸症候群がありますが、こちらは大腸粘膜は正常であり、症状も血便が出ることはまずありません。しかし、長年過敏性腸症候群と思われていた方の中に大腸内視鏡検査を行ってみると炎症性腸疾患だったと診断される方がある為、大腸内視鏡検査で粘膜の評価を行うことは大切です。
また、カンピロバクター腸炎などでは炎症性腸疾患のように血便が出ることもあり、やはり問診や内視鏡検査は重要です。
重症例では、炎症が広範囲に及び必要な栄養を十分吸収できなくなり体重が減少する場合があります。また、腸の出血増加に伴い貧血や発熱が起こることもあります。さらに活動期が長くなると、お若くても大腸がんのリスクが高まるため、定期的な内視鏡検査が重要です。
検査と診断
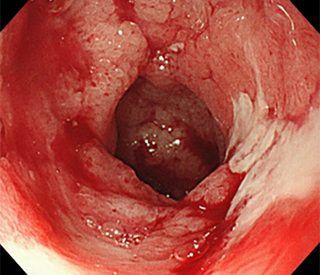
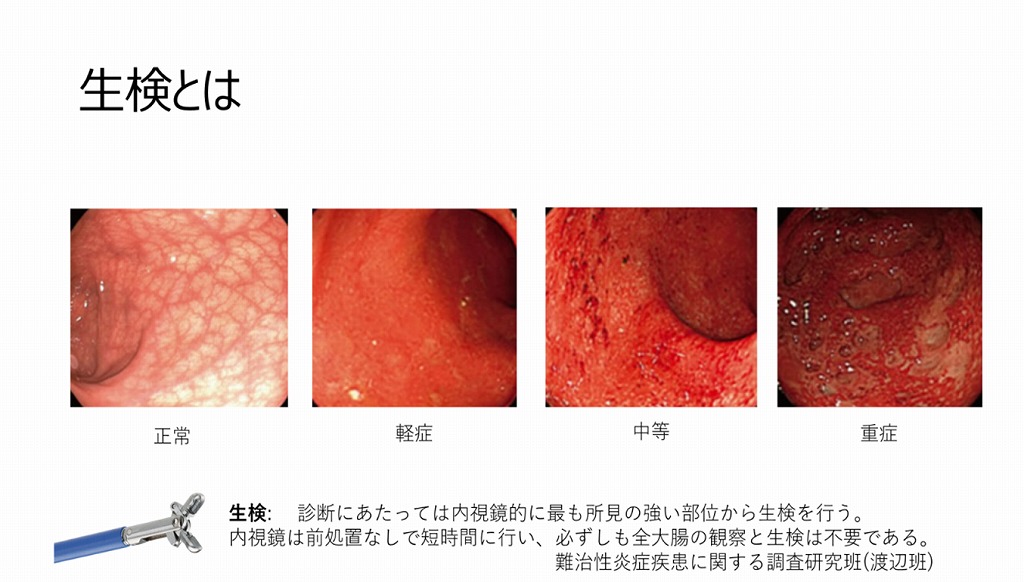
潰瘍性大腸炎の症状は、感染症や薬物性腸炎などとも共通する部分があるため、問診で薬歴や家族歴、海外渡航歴を確認し、それらの疾患を除外するために採血検査や時には便培養検査を実施します。そしてやはり一番重要な検査は大腸内視鏡検査による粘膜の状態を直接観察です。潰瘍性大腸炎ではびらんや出血しやすい粘膜、むくみ(浮腫)などの特徴的所見が認められます。必要に応じて内視鏡検査中に組織を生検し、病理検査を行い、病理医の見解も参考に診断へと繋げます。
治療法
私共は難治性炎症性腸管障害に関する調査研究班の先生方が定期的に更新し作成される「瘍性大腸炎・クローン病診断基準・治療指針潰瘍性大腸炎・クローン病診断基準・治療指針」に則り治療選択を行います。症状により重症度の評価を行い、それぞれの状況で勧められている治療を選択します。
 「瘍性大腸炎・クローン病診断基準・治療指針潰瘍性大腸炎・クローン病診断基準・治療指針」より抜粋
「瘍性大腸炎・クローン病診断基準・治療指針潰瘍性大腸炎・クローン病診断基準・治療指針」より抜粋
治療は炎症の緩和と状態の安定化を目標に行われ、薬剤の種類や用い方は炎症の場所や重症度、活動期か寛解期かで異なります。
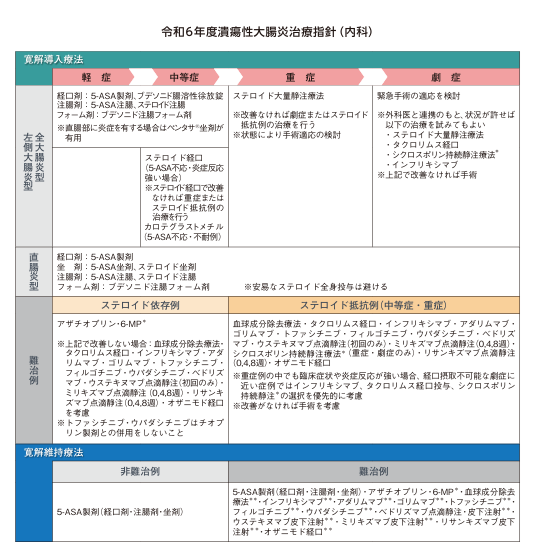 「瘍性大腸炎・クローン病診断基準・治療指針潰瘍性大腸炎・クローン病診断基準・治療指針」より抜粋
「瘍性大腸炎・クローン病診断基準・治療指針潰瘍性大腸炎・クローン病診断基準・治療指針」より抜粋
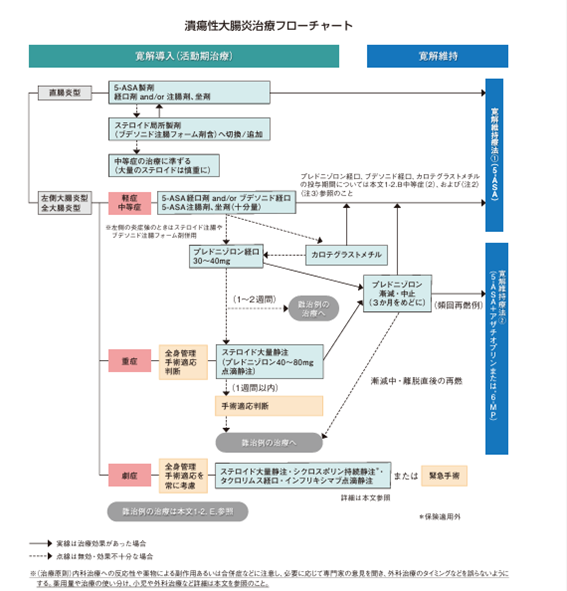 「瘍性大腸炎・クローン病診断基準・治療指針潰瘍性大腸炎・クローン病診断基準・治療指針」より抜粋
「瘍性大腸炎・クローン病診断基準・治療指針潰瘍性大腸炎・クローン病診断基準・治療指針」より抜粋
活動期には、内服薬や坐薬、注腸剤、場合によっては短期間のステロイド薬が使用され、速やかに炎症を抑えます。治療に抵抗性な重症例や劇症例の患者さんの一部は、手術を選択する場合もあります。
寛解期には症状を抑えた状態を維持するための薬物療法が中心となり、長期的な管理を目指します。あくまで完治ではない寛解の長期維持は目標となるため、長期的に継続する治療内容の選択については患者さんにとって重要なことであり、しっかりと相談しながら決めていきます。
クローン病
クローン病とは
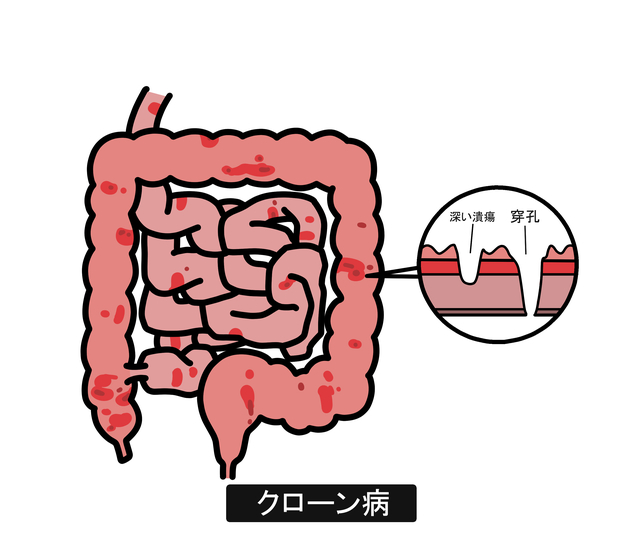 クローン病は、慢性的に消化管のあらゆる部分に炎症や潰瘍を形成する疾患です。潰瘍性大腸炎と同じ炎症性腸疾患に分類されますが、潰瘍性大腸炎が主に大腸に限局するのに対し、クローン病は口から肛門までの消化管全域に炎症が起こるという特徴があります。また、治療においては栄養管理が重視されることも多く、両者の鑑別は非常に大切です。
クローン病は、慢性的に消化管のあらゆる部分に炎症や潰瘍を形成する疾患です。潰瘍性大腸炎と同じ炎症性腸疾患に分類されますが、潰瘍性大腸炎が主に大腸に限局するのに対し、クローン病は口から肛門までの消化管全域に炎症が起こるという特徴があります。また、治療においては栄養管理が重視されることも多く、両者の鑑別は非常に大切です。
この病気は特に小腸の末端部分である回腸や大腸に炎症が見られることが多いのですが、炎症部位によって小腸型、大腸型、あるいは両者を含むタイプに分類されます。発症年齢は10代から20代に多く、特に男性の患者数が女性の約2倍と多い傾向にあります。原因は明らかになっておらず、完治できる治療法は存在しませんが、炎症コントロールによる症状の管理が可能で、厚生労働省から特定疾患(難病)に指定されています。
原因について
クローン病の発症要因ははっきりわかっていませんが、潰瘍性大腸炎と同様に、遺伝的な素因が基盤となると考えられています。そしてそこに外部の刺激や病原体、食生活やストレスなどの影響で本来の免疫反応が過剰に働き炎症が引き起こされると考えられています。
症状の特徴
 主に腹痛、下痢、血便がよく見られ、広範囲に炎症が及ぶと栄養摂取が困難になり、体重減少をきたすことがあります。肛門周囲に痔瘻や痛み、また口内炎などの症状が出る場合もあります。慢性的な炎症により粘膜は潰瘍化し、硬化や出血を生じたり、病状が進行すると腸管の狭窄や穿孔に加え、体内外に腸管の細い管がつながる瘻孔が形成されることもあります。さらに、大量出血や大腸がん・肛門がんのリスクもあるため、定期的な医療機関での検査が欠かせません。
主に腹痛、下痢、血便がよく見られ、広範囲に炎症が及ぶと栄養摂取が困難になり、体重減少をきたすことがあります。肛門周囲に痔瘻や痛み、また口内炎などの症状が出る場合もあります。慢性的な炎症により粘膜は潰瘍化し、硬化や出血を生じたり、病状が進行すると腸管の狭窄や穿孔に加え、体内外に腸管の細い管がつながる瘻孔が形成されることもあります。さらに、大量出血や大腸がん・肛門がんのリスクもあるため、定期的な医療機関での検査が欠かせません。
検査と診断
潰瘍性大腸炎と同様に、腹痛や下痢、血便などの症状は感染症や薬剤性腸炎でも起こり得るため、まず問診にて服薬歴や家族歴、海外渡航歴を確認し、感染症の可能性もある場合には便の細菌検査を行います。その後、血液検査や大腸内視鏡検査を実施し、大腸全域および接続する小腸の末端部分を観察します。
クローン病には3つも病型があります。
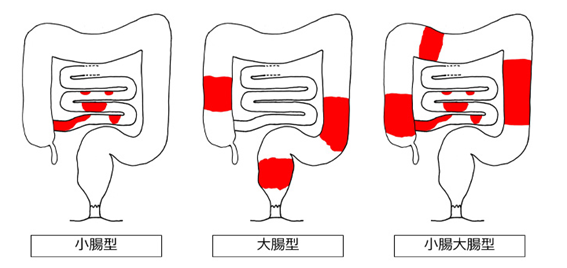 「大腸肛門病学会ホームページ 炎症性腸疾患(潰瘍性大腸炎,クローン病)」より抜粋
「大腸肛門病学会ホームページ 炎症性腸疾患(潰瘍性大腸炎,クローン病)」より抜粋
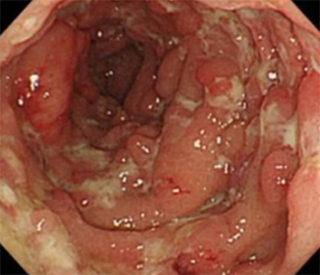
小腸の詳細検査には小腸造影や内視鏡が用いられ、特徴的な炎症や潰瘍の存在を確認します。大腸内視鏡検査では、縦に伸びる潰瘍や、潰瘍に囲まれた粘膜の隆起、敷石状の粘膜変化、不整形の潰瘍などが特徴としてみられ、潰瘍性大腸炎と区別するうえで重要な手がかりとなります。進行した場合は膿瘍や瘻孔の観察のためにCT検査も用いられます。
治療方法
私共は難治性炎症性腸管障害に関する調査研究班の先生方が定期的に更新し作成される「瘍性大腸炎・クローン病診断基準・治療指針潰瘍性大腸炎・クローン病診断基準・治療指針」に則り治療選択を行います。症状により重症度の評価を行い、それぞれの状況で勧められている治療を選択します。完治させる治療法はまだ確立されていませんが、薬物療法によって炎症を抑制し、栄養療法や食事療法で病状の悪化を防ぐのが基本的な対処です。薬物療法も内服のほか、皮下注射や点滴治療の選択肢もどんどん増えています。
特にクローン病では小腸に病変が出現することがあるため、食事をして消化すること自体が活動期には症状を増悪させる可能性があります。日々の食事療法については、潰瘍性大腸炎よりも厳密な調整が必要になります。